人工骨頭置換術(Bipolar Hip Arthroplasty:BHA)は、大腿骨頸部骨折に対する一般的な外科的治療法の一つです。
しかし、術後の合併症として人工関節脱臼は見逃せない問題であり、その予防には術後の肢位管理や画像評価を通じたインプラント設置位置の理解が重要となります。
今回は、脱臼のメカニズムについて詳しく解説します。
人工股関節の脱臼肢位
後方アプローチ(後方進入法/後側方アプローチ)
最も多く使われる術式。後方の筋群(外旋筋群)を切離するため、後方脱臼が多い。
- 主な脱臼方向:後方脱臼
- 注意すべき肢位:
- 股関節 屈曲+内転+内旋
- 例:低い椅子から立ち上がる動作、和式トイレ使用、靴下を履く動作
- 臨床での注意点:
- 深く座らない(膝よりも臀部が下になる姿勢は避ける)
- 足を組まない
- 寝ている間に足が内側に倒れないようにする(外転枕やクッション使用)
前外側アプローチ(Hardinge法など)
中殿筋や前部の関節包を切離するため、前方脱臼が起こりやすい。
- 主な脱臼方向:前方脱臼
- 注意すべき肢位:
- 股関節 伸展+内転+外旋
- 例:うつ伏せで足を開いた姿勢、ベッドの足元側に寝返ったとき
- 臨床での注意点:
- 仰向けでの寝返りや立ち上がり動作に注意
- 長時間のうつ伏せは避ける
- 階段昇降時に後ろ足が過伸展しないよう注意
側方アプローチ(直側方アプローチ)
比較的安定性が高く、脱臼率は低いが、術中の中殿筋切離量によりリスクが変わる。
- 脱臼方向・肢位:術式により後方または前方どちらでも生じうる
- 注意点:術後の筋力低下による転倒や不安定性に注意
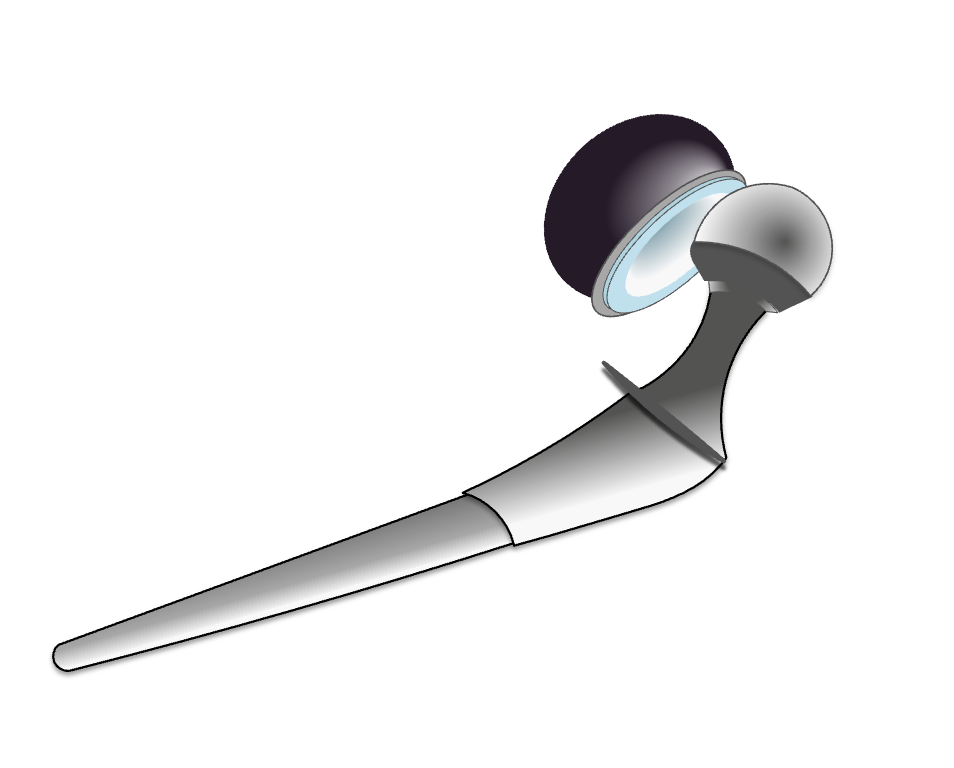
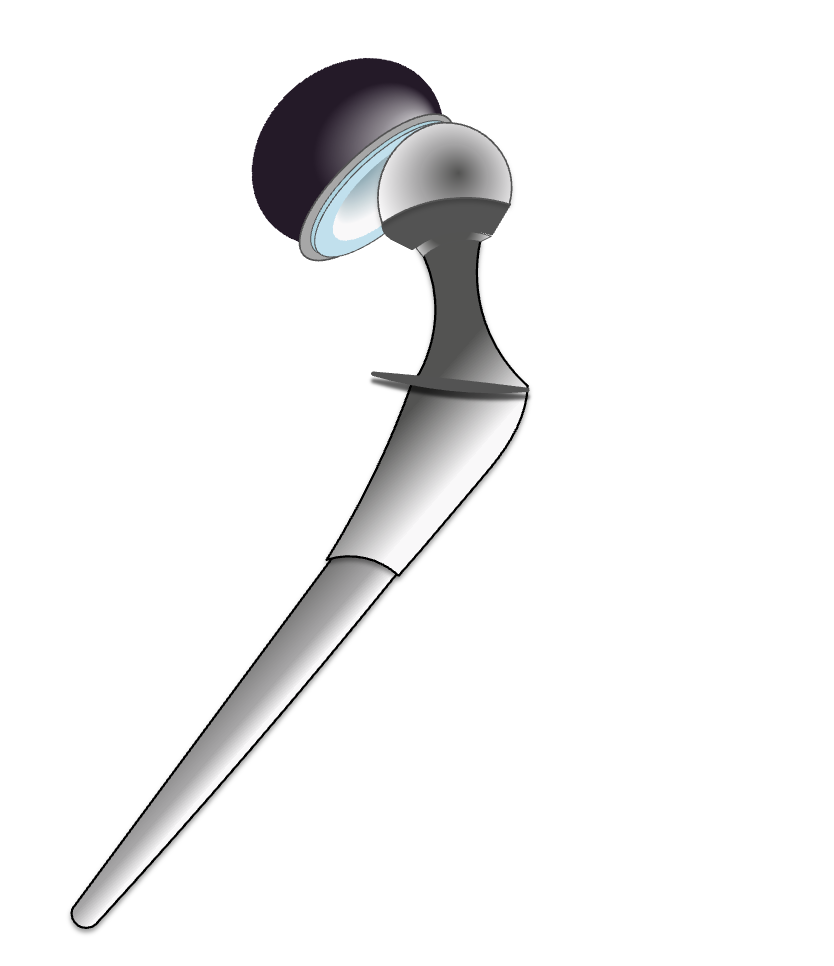
人工股関節脱臼のメカニズム
インピンジメントが脱臼の引き金となる
ステム(大腿骨側)とカップ(骨盤側)が衝突(インピンジメント)している様子が下図です。
この接触により、股関節の頸部がカップ縁とぶつかることで、動きに制限がかかります。

インピンジメントが「てこ」作用を引き起こす
インピンジメントによって頸部が固定されることで、「てこ」の原理が働き、人工骨頭が浮き上がるような動きを生じます。
この動きが続くと、骨頭がカップから外れやすくなります。

カップ縁を乗り越えて脱臼が起こる
人工骨頭がカップの縁を乗り越えて外れる(=脱臼)が起きた状態を示しています。
これがBHA後に見られる代表的な脱臼機序です。

脱臼の成立条件:「脱臼力 > 軟部組織の抵抗力」
- 脱臼が起こるかどうかは、筋や靭帯など軟部組織がどれだけ骨頭の逸脱を防げるかに依存します。
- 術後早期では筋が損傷されており、軟部組織の抵抗力が低下しているため、比較的少ない力でも脱臼が起こりやすくなります。
軟部組織の抵抗力 < 脱臼力 → 脱臼が成立
人工関節脱臼の要因とは?
人工骨頭置換術後の脱臼には、以下の要因が関与しています。
手術因子
- インピンジメントの起こりやすさ(=医師の領域)
・カップの設置位置(前方開角、外方開角)
・ステムの前捻角
・ライナー径の工夫
術後因子
- 脱臼抵抗性の要素(軟部組織)の脆弱化の回避
・手術侵襲部位を修復(拘縮)させる - インピンジメントを回避する動作の獲得(=リハビリテーションが関与可能)
・インプラントの設置位置を理解
これらのリスクを評価・予防するためには、単純X線やCTを用いたインプラント角度評価が有用です。
BHA術後因子に対する考え方
- THAの初回脱臼の半数は術後6週以内に起こります。
→ 術後6週間は手術侵襲部位を過剰に伸張しないことが重要。
→関節包靭帯の修復は6週間。 - 早期脱臼の約1/3は習慣性脱臼となります。
→入院期間の脱臼は習慣性脱臼の要因となってしまいます。 - 1年以上経過後の新規脱臼率は低い。
→ インピンジメントを回避する動作指導が重要
後方軟部組織と脱臼予防の関係
医師によって書かれた各文献において、軟部組織と脱臼予防については以下のようにいわれています。
- 後方修復が脱臼率を減少させる。
Goldstein WM et al. JBJS Am 83, 2001 - 梨状筋のみの後方修復では屈曲90°での内旋可動域を制御出来ない。
Mihalko WM et al. Clin Orthop Relat Res 420, 2004 - 梨状筋と上双子筋、内閉鎖筋を温存した後方侵入法では脱臼率が0%である。
Kim YS et al. Clin Ortop Relat Res 466, 2008
つまり、まとめると、
股関節外旋筋を伸張してはいけない(股関節内旋位はダメ)
=弛緩させることが大切
=股関節を外旋位とすることが重要(外転位ではない)
深層外旋筋は脱臼抵抗性に関与するといわれています。
その中でも、外閉鎖筋が重要とされています。
股関節屈曲・内転・内旋肢位では、外閉鎖筋が最も伸長される、と報告されています。
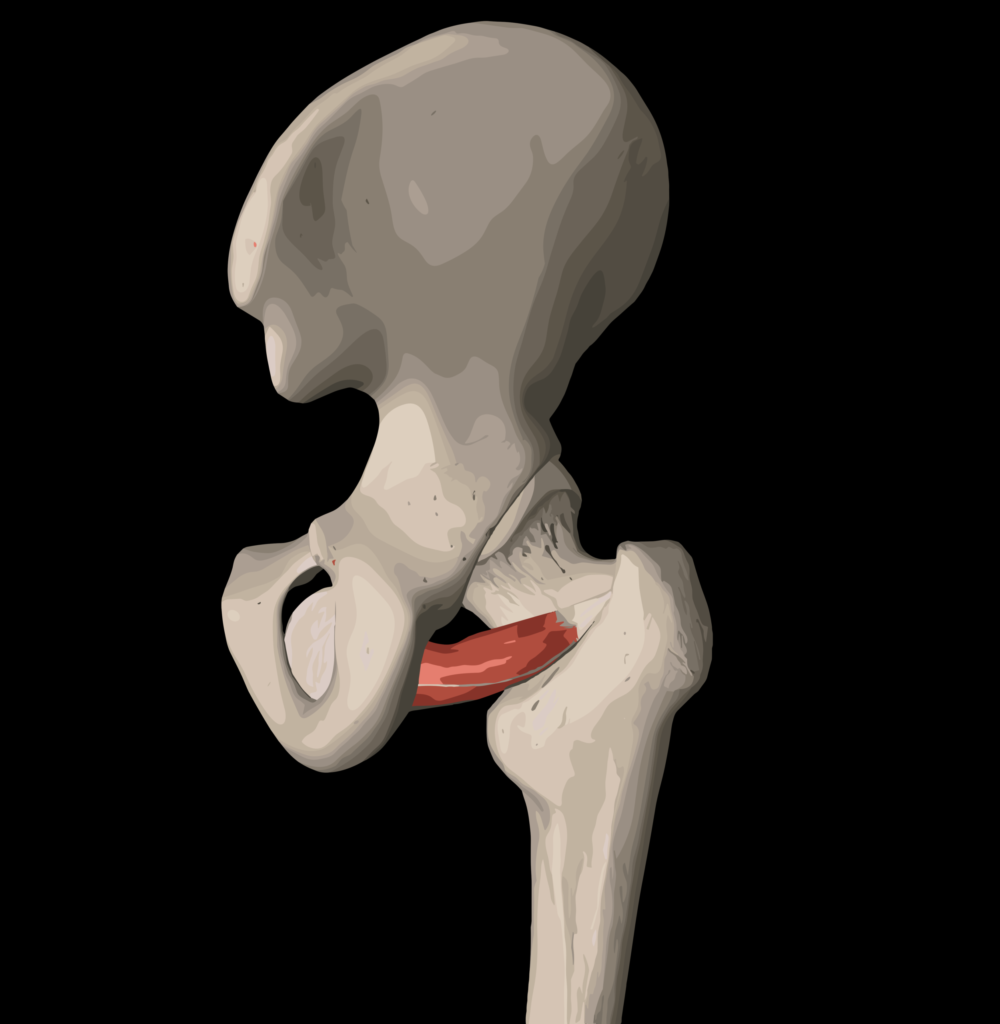
内外閉鎖筋の機能解剖(緊張・弛緩の変化)
| 90°屈曲位 | 内閉鎖筋 | 外閉鎖筋 |
| 内転 | 強緊張 | 弛緩 |
| 外転 | 弛緩 | 緊張 |
| 内旋 | 軽緊張 | 強緊張 |
| 外旋 | 軽弛緩 | 弛緩 |
この表にあるように、「股関節90°屈曲位」での内旋や内転は、内閉鎖筋や外閉鎖筋に強い緊張や伸張ストレスが加わるため、術後の脱臼リスクを高める可能性があります。
BHA後早期には、侵襲が加えられている外旋筋には、伸張刺激を加えないように注意する必要があります。
リハビリテーションや日常生活動作の指導時に重要な指標となります。
BHA後によく見かける物に、外転枕があります。
しかし、上記表を見ると、外転することによって外閉鎖筋は伸長位となってしまいます。
そのため術後は、外転位ではなく外旋位にすることが重要となります。
まとめ
人工骨頭置換術後の脱臼予防には、そもそも脱臼してしまうメカニズムを知ることが必要不可欠です。
リハビリテーションでは、その上で生活指導を行わなければなりません。
参考文献
- Widmer KH. A Simplified Method to Determine Acetabular Cup Anteversion From Plain Radiographs. J Arthroplasty. 2004.
- Miki H. Clin Biomech 2011.
- Shon WY et al. J Arthroplasty 2005
- 菅野伸彦「バイオメカニクス研究からみた脱臼要因」関節外科 33(3), 2014
- Berry DJ et al. JBJS Am 2005
- Impingement with Total Hip Replacement
Aamer Malik, MD; Aditya Maheshwari, MD; Lawrence D. Dorr, MD
J Bone Joint Surg Am, 2007 Aug; 89(8):1832-1842.







コメント